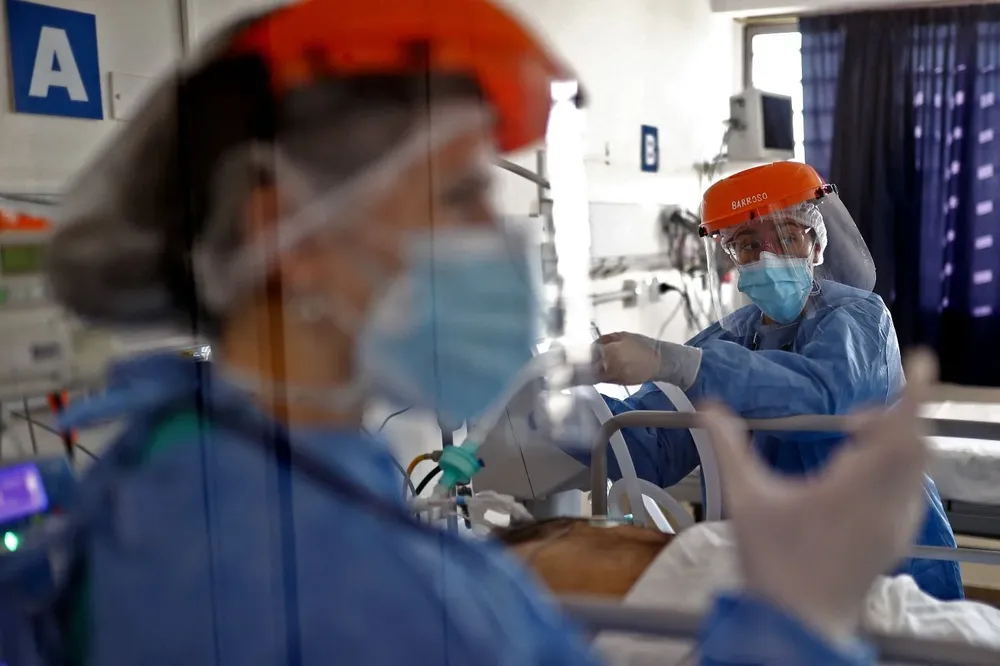
En algunos hospitales de Uruguay circulan unos organismos tan diminutos que caben más de 80 veces en el grosor de un cabello humano. Unas bacterias capaces de crecer en el queroseno o la nafta, habituadas a ser la pesadilla de los oídos de los nadadores en aguas sucias y que resisten a la mayoría de los antibióticos habituales. Solo en el último año el Hospital de Clínicas identificó un brote de ellas que afectó a al menos 22 de sus hospitalizados. Es una cifra tan grande que los investigadores de Facultad de Medicina y el laboratorio del propio Clínicas no escatimaron en adjetivos y concluyeron que “es un número alarmante”.
Otras bacterias, de nombres científicos tan rimbombantes como las del brote del Clínicas (Pseudomonas aeruginosa), también circulan y según los datos del Ministerio de Salud Pública lo hacen cada vez más. Reaparecieron los enterococos resistentes a la vancomicina: el año pasado hubo dos brotes reportados en mutualistas, cuando no había registros desde hace más de un lustro. Entre las bacterias gramnegativas que producen carbapenemasas de Nueva Delhi hubo 12 brotes, cuando jamás se habían superado los ocho en un año. Hubo nueve brotes de KPC, la cifra más alta desde que existe el seguimiento estadístico. Y todas fueron infecciones hospitalarias con casos en que no se encontraba un antibiótico para revertir la situación.
Dicho de otro modo: un reciente estudio publicado en la revista científica The Lancet reveló que en el año previo a la pandemia murieron en el mundo casi cinco millones de personas a causa de las bacterias multirresistentes a antibióticos, “y en Uruguay están las seis bacterias principales en explicar esas muertes”, dice Verónica Seija, profesora titular del Laboratorio de Microbiología Clínica del Hospital de Clínicas.
Aunque los nombres de estas bacterias y la multirresistencia sean poco populares –y hasta generen algo de rechazo tras el desgaste de la pandemia del coronavirus– es probable que cada vez se hable más de ellas. ¿La razón? La Organización Mundial de la Salud estima que, a este ritmo, a mitad de este siglo (léase en menos de 30 años) la resistencia a antibióticos se convertirá en la primera causa de muerte.
La pandemia del covid-19 no hizo más que agravar el problema que ya se advertía desde antes, explica el infectólogo Henry Albornoz. Porque el uso “excesivo” de antibióticos para combatir la novel enfermedad cuando se desconocía su cura, la “baja de guardia” del seguimiento de infecciones intrahospitalarias cuando los recursos estaban abocados a full al coronavirus, cierto “descuido” de la seguridad del paciente ante las preocupaciones de los médicos y enfermeros de no contagiarse del covid hicieron que la tendencia aumentara. No solo en Uruguay, sino en el mundo entero.
Como ocurre con los virus, las bacterias también necesitan ingeniárselas para resistir y colonizar el cuerpo humano. A veces bloquean la entrada del antibiótico a la célula para que no pueda actuar o a veces producen enzimas (moléculas que generan reacciones químicas) que destruyen al antibiótico. La infectóloga Susana Cabrera explica que cuando un antibiótico se usa en exceso y desmedido, la bacteria ya cuenta con la información para hacerle frente de manera más sencilla. De ahí que parte de la estrategia de combate sea el uso racional y recetado de antibióticos.
En esa línea, el Ministerio de Salud Pública les envió en junio a los prestadores de salud una serie de recomendaciones para que armen sus programas de optimización de antibióticos. Desde octubre de 2019 se había ordenado la creación de estos equipos de trabajo que tienen que definir cómo deben indicarse los antibióticos en cada hospital, pero la pandemia dejó en suspenso esa implementación.
A eso se le suma que el Departamento de Medicamentos del Ministerio recibe cada vez más solicitudes de los prestadores para que se autorice el ingreso de nuevos antibióticos más potentes para hacer frente a algunas resistencias bacterianas.
La profesora Seija cuenta que en el brote de 22 pacientes del Hospital de Clínicas se identificó que el mecanismo de resistencia de las bacterias las hacía resistentes a antibióticos que ni siquiera se usaron aún en Uruguay. “Esto no hace caer el criterio de que el uso excesivo de antibióticos es una de las principales causas de la resistencia, pero sí muestra que hay distintos mecanismos en juego y es preocupa bastante".
Hallazgos
Junto a otros nueve científicos de la Facultad de Medicina y el Hospital de Clínicas, Seija encabezó otra investigación que acaba de recibir el principal premio de la asociación mundial de sociedades científicas de laboratorios. El estudio identifica al menos cuatro factores de riesgo que hacen que algunos pacientes infectados con determinadas bacterias tengan más chances de que se vuelvan resistentes a los antibióticos.
Hicieron seguimiento a 232 pacientes que, tras las pruebas de laboratorio, se comprobó que tenían infección de sangre causadas por enterobacterias. Eso en el cúmulo de dos años. De esos pacientes, en 81 las bacterias habían producto la enzima betalactamasas de espectro extendido que rompe el efecto de los antibióticos. Y luego profundizaron sobre qué caracterizaba a esos 81 pacientes.
“Las infecciones en la sangre son manifestaciones graves. Las clásicas infecciones respiratorias no llegan a generar este tipo de infecciones más profundas. El riesgo viene en casos de neumonías agudas, de personas entubadas, de infecciones urinarias graves”, explica Seija. Es decir: eran pacientes de los que se sabía de por sí que el combate a la infección tendría que ser con medicamentos más potentes que las clásicas penicilinas o cefalosporinas.
Uno de los hallazgos fue que el uso previo de Ciprofloxacina, un antibiótico frecuente, multiplicaba por siete las chances de que las bacterias produjeran ese mecanismo de resistencia. “Esta es, por tanto, uno de los factores de riesgo modificables que tienen más peso”, señala Seija.
Pero también encontraron que aquellos pacientes con neumonías, sobre todo asociadas a debilidades respiratorias por fumar o tomar alcohol, triplican las posibilidades de que se genere el mecanismo de resistencia a los antibióticos. Y aquellos que cuentan con más comorbilidades (siguiendo un índice específico), duplican las chances, al igual que quienes se les colocó una sonda urinaria.
“La mayoría de las infecciones de este tipo se adquieren en los hospitales, y cuanto más maniobras haya que hacer con el paciente, por entubaciones, colocaciones de sondas, de vías, más se incrementa la chances de transmisión”, explica la coautora de la investigación.
Cada mil días de ventilación mecánica, en Uruguay se constataron el año pasado 11,37 neumonías por infecciones hospitalarias, la cifra más alta desde que hay registro. Por cada mil días de catéter venoso central, hubo 3,69 episodios de infecciones hospitalarias. Y cada mil días de sonsas vesicales, hubo 3,49 infecciones urinarias dentro de las internaciones.
Como advertía el mexicano Carlos F. Amábile-Cuevas hace más de una década: “La resistencia es algo como subir de peso: es un ascenso gradual del que no nos percatamos salvo cuando la ropa ya no nos queda, y nos sorprende cuando un conocido al que no hemos visto en 10 años nos dice: “¡pero cómo has engordado!”