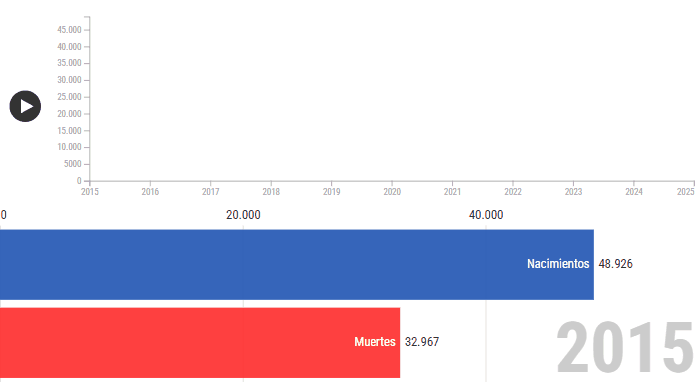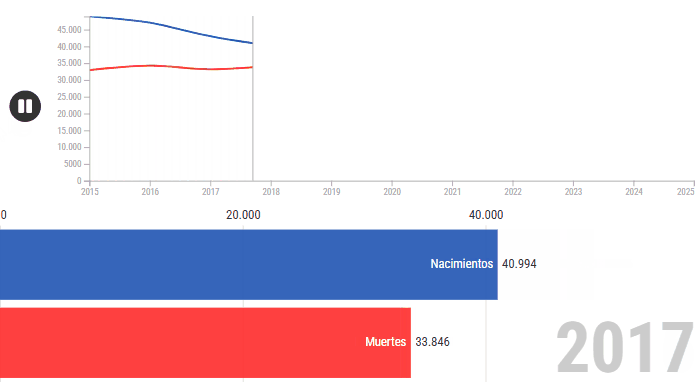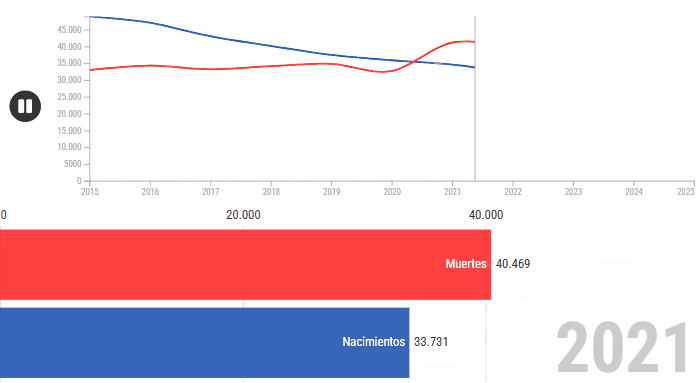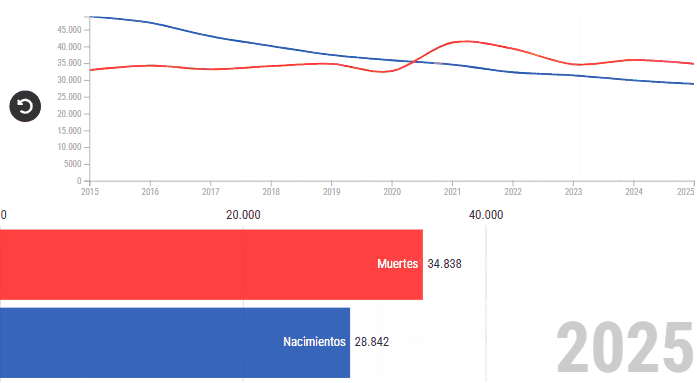
El presidente de Uruguay, Yamandú Orsi, leyó ante el parlamento un balance de su primer año de gestión. En un momento —que tuvo mucho de guiño hacia la interna del Frente Amplio— reconoció a los médicos cubanos que ayudaron a que “más de 95.000 compatriotas” hayan recuperado la vista. Fue uno de los pasajes con más aplausos, y la frase que le siguió pareció un dato al pasar: “La mortalidad infantil continúa descendiendo; se ubica en 6,3 por mil nacidos vivos”.
No hay nada más natural que la muerte (en el sentido de que, tarde o temprano, la muerte les llega a todos). Pero en las unidades académicas de Pediatría se suele repetir que no hay nada menos natural que la muerte de un niño: porque es inesperada, porque en buena medida se puede evitar y porque suele traducir la efectividad (o no) de las políticas públicas.
La baja de la mortalidad anunciada por Orsi “al pasar” no es la mayor caída de la historia ni alcanzó el pico más bajo. Es un segundo año consecutivo de disminución, de un indicador que es difícil de mover, y que esconde el gran desafío: la desigualdad de origen de los niños que nacen en Uruguay.
En el sector de salud privado nacieron más niños que en el público (15.847 contra 12.993). Pero, en proporción a los nacimientos, el público sigue teniendo una diferencia “considerable” de mortalidad infantil frente a los prestadores privados. “Parte se explica por la menor cantidad de controles en el embarazo, aunque eso ha ido mejorando, parte se explica por las condiciones en el embarazo como la alimentación, la violencia, las adicciones, y parte se explica que dada el alta hospitalaria en los hogares más pobres el contexto agrava las chances de infecciones u otras patologías”, dice Leonardo Macias, coordinador del Servicio de Recién Nacidos del Pereria Rossell.
Por eso Francisco Cóppola, que acaba de terminar su rol de profesor titular de Ginecología, es enfático: “Si Uruguay quiere bajar todavía más la mortalidad infantil la clave está más en la parte social que en la medicina. Y en lo social inclúyase la violencia psicológica y la física, los abusos sexuales, más allá de hábitos, acceso a la carne y otras cosas”. La siguiente gráfica lo muestra en las diferencias de mortalidad infantil en el sector público versus el privado, según datos preliminares del Ministerio de Salud Pública a los que accedió El Observador:
¿En qué sentido lo dice? La medicina en Uruguay fue mejorando en tecnología, en estudios y en la capacidad de que cada vez sobrevivan más los bebés prematuros. Incluso, como contó El Observador, en este país nació Olivia, con 330 gramos y se convirtió en la bebé más pequeña de la región.
Macias le pone otro número agregado: “Hasta hace pocas décadas se moría más del 70% de los quienes nacían con menos de un kilo y medio, ahora estamos por debajo del 8%”. Y buena parte del bajo peso (se considera con ese término en menos de dos kilos y medio) tiene vínculo estrecho con que el bebé nació antes de tiempo.
El contexto, como dicen Cóppola y Macias, influye. Ya solo eso diferencia a Uruguay de países más desarrollados, sobre todo los nórdicos. Pero hay otra razón que es más filosófica: ¿Quiénes llegan a nacer?
Cuando las malformaciones, deformaciones o anomalías congénitas del feto son incompatibles con la vida, por regla general es necesario abortar. No hacerlo puede poner en riesgo a la madre y hacer sufrir al bebé.
Algunas de esas malformaciones se descartan posterior a la semana 11, muy sobre la fecha en que la mujer puede tomar la decisión de abortar por su voluntad. En algunos casos lo que se detectan son anomalías cromosómicas (como el síndrome de down) donde (aunque sus chances de llegar a adultos muy mayores se reduce), viven en promedio varios años. Por lo cual la decisión ya es más filosófica y ahí el problema que enfrenta Uruguay tiene más que ver con plazos (semanas para tomar la decisión de abortar).
En varios países europeos casi no nacen niños con síndrome de down por eso mismo. Pero, como se dijo, el síndrome de down no es incompatible con la vida, por lo cual no modifica las cifras de mortalidad infantil (en menores de un año).
Y ahí es donde entra la gran diferencia con países europeos que, incluso posterior al tiempo del aborto y cuando se detecta una deformidad que es muy difícil que el bebé pase de horas o días de vida, se adopta la asistolia fetal inducida (se provoca intencionalmente el cese de los latidos del feto). Como se suele hacer en el límite entre que existe la vida ultrauterina y la que no, se cuenta como un óbito fetal y no se acumula para la mortalidad infantil.
“En Uruguay ese procedimiento no se usa y eso causa dos problemas: por un lado que haya niños que nacen pero mueren, por lo general, en menos de una semana, por otro, que el continuar con la gestación y parir un bebé que lo más probable es que muera genera más problemas para la madre”, explica la ginecóloga Verónica Fiol.
¿De qué se mueren los bebés en Uruguay?
La psiquiatra estadounidense Karl Menninger había dicho que “lo que se les dé a los niños, los niños darán a la sociedad”. Eso no solo aplica a las enseñanzas, sino también a su contexto.
La prematurez (y otras afecciones originadas en el período perinatal) es la explicación de casi el 73% de las muertes en los menores de un mes. Como ya se mencionó en esta nota, la desigualdad social y la incapacidad del Estado de revertir esa inequidad es la que más influye en esta causa. Lo otro son cuestiones más biológicas vinculadas con embarazos de gemelos, trillizos o preeclampsia que muchas veces se dan en mujeres más adultas (sobre todo por encima de 40 años) y tras tratamientos de fertilización de alta complejidad.
Todo el resto de muertes en menores de un mes en el 2025 fueron clasificadas por “malformaciones congénitas, deformaciones o anomalías cromosómicas”.
Una vez que pasan el mes de vida y hasta cumplir el año, las malformaciones siguen teniendo peso, suben las muertes súbitas (que no se conoce la causa), las muertes violentas (en accidentes o por violencia), las infecciones respiratorias, las de virus, bacterias y problemas digestivos.
Y el neonatólogo Macias vuelve al mismo concepto del país en vías de desarrollo: “No es lo mismo un niño prematuro que tras el alta hospitalaria se va a una casa con todas las comodidades que un niño que va a un asentamiento sin saneamiento o donde el techo se llueve”.