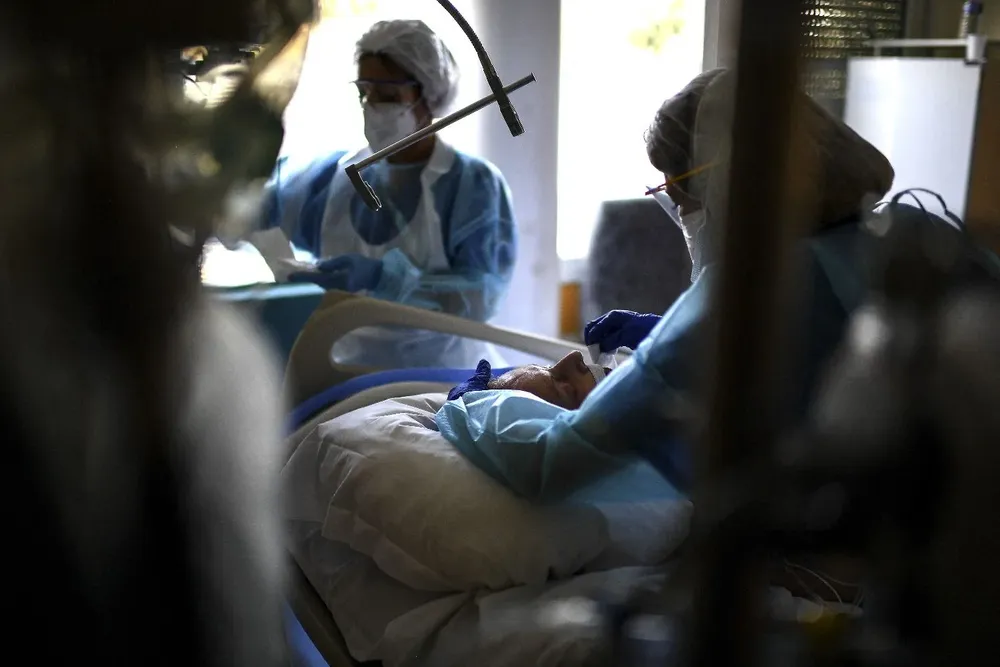
El año pasado murieron 93 personas con covid-19 en CTI. Eso representó el 51% del total de muertes a causa de la enfermedad durante 2020. En este año, con un aumento disparado de las defunciones, la proporción es aún menor, y menos de la mitad de las personas que mueren por coronavirus lo hacen en una Unidad de Cuidados Intensivos (UCI).
Así lo demuestran los datos procesados por El Observador y lo corrobora el presidente de la Sociedad Uruguaya de Medicina Intensiva (SUMI), Julio Pontet. Desde el pasado 16 de febrero —fecha a partir de la cual la SUMI reportó de forma ininterrumpida los ingresos, las altas y las muertes en ese nivel de asistencia—, el 60% de los fallecimientos por covid-19 no fueron en un CTI.
¿En qué ambitos muere la mayoría de las personas afectadas por esta enfermedad?
"La mayoría se muere en salas de internación general, porque son personas añosas con mucha comorbilidad, con un estado funcional previo ya aceptado y una calidad de vida limitada. No se justifica escalar a tratamiento invasivo con intubación a una UCI porque no tienen reserva funcional para superar una instancia de esa gravedad", explicó a El Observador el infectólogo Henry Albornoz, uno de los integrantes del comité técnico conformado por el Ministerio de Salud Pública (MSP) para el análisis de las muertes en la pandemia.
"Es parte de morir con dignidad el no morirte intubado y ventilado en una UCI, si tu estado funcional previo y tu situación funcional no es de alguien que puede tener reversibilidad de la situación ante la realización de maniobras invasivas", sostuvo el experto.
En cada ingreso a CTI los intensivistas se juegan, por fuera de una consideración de la disponibilidad de recursos, una dimensión ética. "No es que uno diga 'tenemos pocas camas y hay que elegir pacientes'. Esto no es un ahorro de camas: es pensando en el paciente", había afirmado el intensivista Luis Núñez días atrás en diálogo con El Observador. Es que, según consta en un documento de 28 páginas elaborado por la SUMI en las primeras semanas de la emergencia sanitaria, rige en la disciplina un "principio de no maleficiencia".
"Los que mueren en CTI lo hacen en una situación horrible. Es inhumano", había declarado. La perspectiva de aplicar tratamientos "agresivos" que acaban por ser "fútiles" pasa a ser una cuestión ética. "Eso no es ético. Es tan malo que la ley lo condena de la misma manera que a la eutanasia", había planteado Núñez.
"A la persona en una UCI la intubás, la ventilás, la conectás a un aparato de ventilación mecánica, realizás otros procedimientos invasivos como colocar una sonda gástrica, otra defecal, hacés procedimientos invasivos por vías arteriales", recordó Albornoz. "Eso se justifica desde el punto de vista de la agresividad para esa persona solo si el estado funcional y orgánico tiene reversibilidad", expuso.
En las salas de internación general, en cambio, "se evita el dolor, se evita la sensación de falta de aire, se hacen los cuidados generales", comentó. El experto puso un caso hipotético para comprender la dinámica de los procedimientos: "Alguien que está en una casa de salud, que tiene basalmente una sonda nasogástrica para alimentarla porque no puede hacerlo sola, que tiene una sonda defecal que requiere conjunto de cuidados básicos porque tiene alto grado de dependencia; si esa persona tiene covid y toma una forma progresiva evolutiva, no tiene justificación para llevarla a CTI". "Porque lo que vas a hacer es agredirla, prolongarle el sufrimiento cuando no espera ninguna mejora".
El caso de los residenciales
"Si es una persona que tiene una demencia en un estado terminal, con un síndrome de inmovilidad, dependiente de todo, ¿qué sentido tiene ocupar una cama que de repente la puede ocupar una persona mayor que la puede estar necesitando?", planteaba Daura Garaza, directora técnica del hogar de ancianos Victoriano, en entrevista con radio Universal. Un foco en ese establecimiento llevó a la muerte de 18 residentes, a los que las autoridades de Río Negro —el residencial es fraybentino— entendieron que era "mejor" no derivar a CTI.
"En todo este tiempo hemos tenido cientos de casos de positivos y en muy pero muy pocos casos se ha trasladado al residente a un sanatorio", contó Sabino Montenergro, referente de la asociación Integra Residenciales, que nuclea a unos 100 establecimientos de todo el país.
"Cuando la persona es añosa, existe un problema hasta en el traslado. No solamente son los minutos que demora en ir en la ambulancia, sino el rato que tiene que esperar para ingresar al centro hospitalario. Si es una persona con muchos años, ya sea con cuadro covid o neumonía, hace que muchas veces mueran en ambulancia. Lo mejor es que se quede en el residencial", remató Montenegro en diálogo con El Observador.
 Diego Vila
"En todo este tiempo hemos tenido cientos de casos de positivos y en muy pero muy pocos casos se ha trasladado al residente a un sanatorio", contó Sabino Montenergro, referente de la asociación Integra Residenciales
Diego Vila
"En todo este tiempo hemos tenido cientos de casos de positivos y en muy pero muy pocos casos se ha trasladado al residente a un sanatorio", contó Sabino Montenergro, referente de la asociación Integra Residenciales
"En el entorno del 2% (de los residentes) ha sido trasladado (cuando hubo focos). En el caso de los fallecimientos, no es más del 10% del total de contagiados, pero eso se convierte en el 4 o 5% del total de residentes", señaló. "Que se mueran 20 de 60 es una locura. Ahí ya estamos al nivel de España", dijo, y reconoció su "asombro" por la cantidad de muertes en hogares de ancianos informadas en los últimos días.
Este martes se dio cuenta de cuatro residentes fallecidos en un establecimiento de Dolores, y otros ocho en uno de Durazno. "Seguramente haya que revisar el protocolo", planteó al respecto, aunque aclaró no conocer al detalle los casos. Entre los posibles talones de aquiles enumeró la capacidad locativa de cada hogar —si permiten o no un buen aislamiento de los enfermos— y el costo de equipos de protección personal para ser sostenido en el tiempo.
Desde comienzos de la emergencia sanitaria el MSP dispuso que cada establecimiento tenga a un prestador de referencia, encargado de un seguimiento periódico de las condiciones de salud de los residentes. En los casos en que aparezca una persona sintomática, el prestador es el encargado del testeo y de derivar al médico particular del paciente.